Формы протекания
Легочная
Наиболее частая разновидность СПИДа, которая присутствует у 50–80 % взрослых пациентов и детей. Сопровождается разными формами пневмонии, повышенной температурой, сильным кашлем, одышкой, болью в груди. Состояние вызывает кислородное голодание. На рентгене видны рассеянные легочные инфильтраты. Иногда пневмония сопровождается дыхательной недостаточностью, интоксикацией, может присоединяться туберкулез. Лечение проводится по сложной схеме, которую выстраивают в соответствии с состоянием больного.
Желудочно-кишечная
Вторая по распространенности форма, при которой поражается кишечник. Пациент жалуется на длительную диарею либо непроходимость, болезненность глотания, боль в грудной клетке. Воздействуют на желудочно-кишечный тракт не только присоединенные инфекции, но и сам патоген ВИЧ. Изменения происходят не только в ЖКТ, но и в печени и почках. Проявляется и сопровождается стоматитами, колитами, изоспорозом, сальмонеллезом. Главный риск заключается в критическом снижении веса.
Церебральная
Эта форма ВИЧ-инфекции встречается у 15–20 % больных. НейроСПИД характеризуется вторичным поражением ЦНС. Развиваются абсцесс головного мозга, менингит, энцефалиты, многоочаговая лейкоэнцефалопатия. Поражение ЦНС вызывает изменение когнитивных способностей, поведения, памяти. Наблюдается изменение координации движений, заторможенность, присутствие тревоги, раздражение на яркий свет и громкую музыку. При тяжелой форме может развиться слабоумие, шизоидные проявления.
Диссеминированная
Развивается примерно в 30% случаев СПИДа. Проявляется опухолями кожи и слизистой, большая часть образований относится к саркоме Капоши. Небольшой процент ВИЧ-инфицированных сталкивается со злокачественным образованием — В-клеточной лимфомой.
Недифференцированная
Клиническая форма, этиология которой остается невыясненной. Проявляется продолжительной диареей, астенией, лимфаденопатией, гнойными очагами, повышенной температурой на протяжении месяцев. Наблюдается комплекс СПИД-ассоциированных признаков.
Патогенез чумы
Возбудитель чумы проникает в организм человека чаще через кожу, реже через слизистые оболочки дыхательных путей, пищеварительного тракта. Изменения на коже в месте внедрения возбудителя (первичный очаг — фликтена) развиваются редко. Лимфогенно от места внедрения бактерия попадает в регионарный лимфатический узел, где происходит её размножение, которое сопровождается развитием серозно-геморрагического воспаления, распространяющегося на окружающие ткани, некрозом и нагноением с формированием чумного бубона. При прорыве лимфатического барьера происходит гематогенная диссеминация возбудителя. Попадание возбудителя аэрогенным путём способствует раз витию воспалительного процесса в лёгких с расплавлением стенок альвеол и сопутствующим медиастинальным лимфаденитом. Интоксикационный синдром свойствен всем формам болезни, обусловлен комплексным действием токсинов возбудителя и характеризуется нейротоксикозом, ИТШ и тромбогеморрагическим синдромом.
Диагностика
Диагноз СПИД ставится после консультации с врачом-инфекционистом. При наличии сопутствующих заболеваний привлекаются другие медицинские специалисты. Консультируют пациентов с ВИЧ-инфекцией в большей степени фтизиатры. Для диагностики заболевания применяются следующие методы:
- Физикальный. Врачебный осмотр направлен на выявление признаков заболевания, в частности, роста лимфоузлов, изменения поведения, высыпаний на слизистой и коже. В сердце могут прослушиваться нарушения ритма и шумы, в легких — храпы. В ротовой полости может присутствовать налет белого цвета.
- Офтальмологический. Признаками заболевания являются некрозы сетчатки, преципитаты в передней камере, атрофия нерва. Пациент жалуется на снижение резкости, образование пятен перед глазами.
- Лабораторный. Показывает основные проявления иммунодефицита: тромбоцитопению, анемию, лейкопению, лимфопению. Клинический анализ мочи показывает протеинурию, липидурию. Скрининговый метод позволяет определить иммунный блот. Для выявления антигенов применяется ПЦР-тестирование.
- Инструментальный. Включает рентгенографию грудной клетки, МСКТ, МРТ головного мозга и томографию средостения. Для всех пациентов с ВИЧ рекомендовано УЗИ почек, брюшной полости, малого таза.
- Дифференциальная диагностика. Проводится при наличии клинических симптомов. Кожные проявления схожи с признаками аллергического дерматита, сифилиса, опоясывающего лишая. Увеличение лимфатических узлов выявляют с туберкулезом, бруцеллезом.
Диагностика и лечение
Практически до середины прошлого века чума не поддавалась лечению, а смертность от нее доходила до 99%. Сегодня ряд бактериологических лабораторных исследований позволяет в кратчайшие сроки, вовремя для начала терапии выявить и нейтрализовать источник опасности. При подозрении на чуму:
- исследованию подлежат места пребывания заболевшего;
- проводятся анализы его мочи, крови, кала, делаются мазки со слизистых;
- делается рентген-диагностика состояния лимфатических узлов.
Сегодня лечение чумы подразумевает борьбу с размножением и патогенным действием возбудителя. Лечение также направлено на облегчение состояния больного и снижению интенсивности симптомов. Неотъемлемая часть терапии – антибиотики.
Симптомы
Для всех форм чумы характерно образование, на месте укуса блохи, пустулы и папулы, которая может (в зависимости от формы болезни), наполнятся геморрагическим содержимым. Затем, в патологический процесс вклиниваются лимфатические сосуды, но пока без проявления лимфаденита. В лимфатических узлах происходит размножение бактерий. Их число увеличивает и они образуют конгломераты. Затем возможно развитие сепсиса.
Клиническая картина при чуме, в основном, зависит от места попадания инфекции в организм (лёгкие, кожные покровы, или ЖКТ).
Симптомы кожной формы чумы:
- на коже развивается пустула;
- пустула болезненная;
- содержимое пустулы тёмно-красное;
- на месте пустулы образуется язва, которая может увеличиваться в размерах.
Симптомы бубонной формы чумы:
- поражение лимфатических узлов;
- бубоны бывают одиночными (но могут быть множественными);
- узлы сливаются в единый конгломерат;
- лимфатические узлы могут рассасываться самостоятельно или изъязвляться;
- некроз.
Симптомы первично-септической формы чумы:
- интоксикация;
- геморрагическими проявлениями на коже;
- характерен инфекционно-токсический шок.
Симптомы первично-лёгочной формы чумы:
- острое начало;
- интоксикационный синдром;
- боли в грудной клетке;
- кашель;
- одышка;
- сердечно-сосудистая недостаточность;
- цианоз.
Симптомы кишечной формы чумы:
Значимые штаммы коронавируса
Первый обнаруженный штамм с индексом L получил название «уханьский». Сейчас он постепенно исчезает и практически не представляет опасности. Однако по мере того, как ученые разрабатывают средства борьбы с пандемией, коронавирус мутирует. Существует несколько тысяч штаммов SARS-CoV-2.
Реальную угрозу сегодня представляют такие виды:
- Альфа 20B/501Y.V1 или линия B.1.1.7. Британский штамм начал активно диссеминировать в декабре 2020 года. Вероятность заражения при контакте с больным человеком или носителем инфекции (трансмиссивность) выше на 40-70% (в отличие от уханьского «родственника»).
- Бета 20C/501Y.V2 или линия B.1.351. Южноафриканский штамм был выявлен в декабре 2020 года в штате Амазонас (Бразилия). Содержит несколько мутаций, что облегчает прикрепление его S-белков и вхождение в клетки организма человека через специфические белковые рецепторы АПФ2.
- Гамма или линия B.1.1.248. Бразильский штамм был обнаружен осенью 2020 года. В феврале 2021 года было объявлено, что его контагиозность в три раза выше уханьского SARS-CoV-2.
- Дельта или линия B.1.617.2., дельта + AY.1. Индийский штамм в Россию попал в апреле 2021 года. Наличие мутации в S-белке уменьшает активность антител у привитых людей, а также у людей, перенесших инфекцию.
- Омикрон или линия B.1.1.529. Южноафриканский штамм. Идентифицирован в Ботсване в конце 2021 года. Характеризуется большим количеством мутаций, которым под силу обойти иммунную защиту вакцинированных людей. Распространяется в 6 раз быстрее, чем уханьский предшественник.
Ученые прогнозируют, что это не все «подарки», которые может преподнести человечеству SARS-CoV-2. Единственной защитой, позволяющей перенести инфекцию в легкой форме, считается вакцинация.

Препарат ВИФЕРОН для лечения вирусных инфекций
При вирусных инфекциях может применяться рекомбинантный интерферон альфа-2b. Интерферон альфа-2b в сочетании с высокоактивными актиоксидантами (витаминами С и Е) входит в формулу комплексного противовирусного иммуномодулирующего препарата ВИФЕРОН, который обладает широким спектром действия. Препарат выпускается в форме суппозиториев, мази и геля. Свечи применяются для лечения взрослых и детей с первых дней жизни, а также беременных женщин с 14-й недели гестации, гель применяется для взрослых, в том числе беременных женщин, и детей любого возраста без ограничений, мазь – для взрослых, беременных женщин и детей от 1 года.
Препарат ВИФЕРОН прошел полный цикл клинических испытаний при широком спектре различных заболеваний в ведущих клиниках России. Результатом проведенных исследований явилось доказательство клинической эффективности препарата ВИФЕРОН при лечении различных инфекционно-воспалительных заболеваниях у взрослых и детей, включая новорожденных, и беременных женщин. Научно доказано, что комплексный состав и форма выпуска обеспечивает препарату ВИФЕРОН уникальные фармакокинетические характеристики с пролонгированием действия интерферона.1
Препарат ВИФЕРОН представлен в двенадцати странах мира, о нем упоминается в независимых международных научных библиотеках, таких как PubMed и CochraneLibrary, а также в самой крупной электронной библиотеке России E-library.

Согласно исследованиям,2 комбинированное применение препаратов ВИФЕРОН (свечи + мазь/гель) приводило к облегчению течения клинических проявлений острой вирусной инфекции, сокращении периода повышенной температуры, насморка, кашля, слабости. Терапия препаратами ВИФЕРОН продемонстрировала высокую клинико-иммунологическую эффективность, выражавшуюся в первую очередь в уменьшении количества острых инфекционных эпизодов. Так, после проведенного лечения в 2–3 раза сократилось общее количество в год эпизодов острых инфекций (как ОРВИ, так и герпетических поражений лица и половых органов), в 2,5–3 раза ускорился выход в ремиссию; в 2,5–3,5 раза уменьшилось количество осложнений, выражавшееся в виде достоверного снижения числа обострений хронического тонзиллита, ларингита, отита, ринита, гайморита, хронических и повторных пневмоний, а также сократилось количество вирусиндуцированных осложнений атопических форм бронхиальной астмы.
Применение ВИФЕРОН в составе комплексной противовирусной терапии позволяет снизить терапевтические дозы антибактериальных и гормональных лекарственных средств, а также уменьшить токсические эффекты указанной терапии. Препарат можно применять в сочетании с жаропонижающими лекарственными средствами и иными препаратами.
Справочно-информационный материал
Врач-терапевт, кардиолог, к.м.н.
- «ВИФЕРОН – комплексный противовирусный и иммуномодулирующий препарат для лечения инфекционно-воспалительных заболеваний в перинатологии». (Руководство для врачей), Москва, 2014.
- Нестерова И.В. «Препараты интерферона в клинической практике: когда и как», «Лечащий врач», сентябрь 2017.
https://www.msu.ru/
https://www.msdmanuals.com/
https://cr.minzdrav.gov.ru/
https://www.mosderm.ru/
https://www.rmj.ru/
http://niidi.ru/
Осложнения СПИД
Люди с синдромом приобретенного иммунодефицита подвержены риску развития туберкулеза. Большая часть таких пациентов имеет генерализированную форму туберкулеза. До 90 % больных СПИДом переносят пневмоцистную пневмонию, а 10 % имеют поражения центральной нервной системы. Регистрируется до 23 % случаев туберкулезных менингоэнцефалитов.
Для всех ВИЧ-инфицированных существует риск развития кандидозного фарингита, независимо от стадии болезни. Десятая часть больных имеет поражение пищевода грибкового характера, состояние больного ухудшается на фоне снижения Т-хелперов.
Профилактика коронавирусной инфекции
Специфическая профилактика коронавирусной инфекции
В настоящее время средства специфической профилактики коронавирусной инфекции находятся в стадии разработки.
Неспецифическая профилактика коронавирусной инфекции
Неспецифическая профилактика представляет собой мероприятия, направленные на предотвращения распространения инфекции, и проводится в отношении источника инфекции (больной человек), механизма передачи возбудителя инфекции, а также потенциально восприимчивого контингента (защита лиц, находящихся и/или находившихся в контакте с больным).
Мероприятия, направленные на восприимчивый контингент:
- Элиминационная терапия, представляющая собой орошение слизистой оболочки полости носа изотоническим раствором хлорида натрия, обеспечивает снижение числа как вирусных, так бактериальных возбудителей инфекционных заболеваний и может быть рекомендована для неспецифической профилактики.
- Не прикасаться к лицу, глазам не вымытыми руками. При отсутствии доступа к воде и мылу, для очистки рук использовать дезинфицирующие средства (одноразовая салфетка на спиртовой основе).
- Не прикасаться голыми руками к дверным ручкам, перилам, другим предметам и поверхностям в общественных пространствах.
- Избегать близких контактов и пребывания в одном помещении с людьми, имеющими видимые признаки ОРВИ (кашель, чихание, выделения из носа).
- Ограничить приветственные рукопожатия, поцелуи и объятия.
- Своевременное обращение в лечебные учреждения за медицинской помощью в случае появления симптомов острой респираторной инфекции является одним из ключевых факторов профилактики осложнений.
Медицинские маски для защиты органов дыхания используют:
- при посещении мест массового скопления людей, поездках в общественном транспорте в период роста заболеваемости острыми респираторными вирусными инфекциями;
- при уходе за больными острыми респираторными вирусными инфекциями;
- при общении с лицами с признаками острой респираторной вирусной инфекции.
Правила использования защитных масок
Маски могут иметь разную конструкцию. Они могут быть одноразовыми или могут применяться многократно. Есть маски, которые служат 2, 4, 6 часов. Стоимость этих масок различная, из-за различной пропитки. Какой стороной внутрь носить медицинскую маску — непринципиально. Маска уместна, если вы находитесь в месте массового скопления людей, в общественном транспорте, а также при уходе за больным, но она нецелесообразна на открытом воздухе. Во время пребывания на улице полезно дышать свежим воздухом и маску надевать не стоит.
Чтобы обезопасить себя от заражения, крайне важно правильно ее носить:
- маска должна тщательно закрепляться, плотно закрывать рот и нос, не оставляя зазоров;
- старайтесь не касаться поверхностей маски при ее снятии, если вы ее коснулись, тщательно вымойте руки с мылом или спиртовым средством;
- влажную или отсыревшую маску следует сменить на новую, сухую;
- не используйте вторично одноразовую маску;
- использованную одноразовую маску следует немедленно выбросить в отходы.
При уходе за больным, после окончания контакта с заболевшим, маску следует немедленно снять. После снятия маски необходимо незамедлительно и тщательно вымыть руки.
Российским гражданам, выезжающим в КНР, необходимо соблюдать меры предосторожности:
- при планировании зарубежных поездок уточнять эпидемическую ситуацию;
- не посещать рынки, где продаются животные, морепродукты;
- употреблять только термически обработанную пищу, бутилированную воду;
- не посещать зоопарки, культурно-массовые мероприятия с привлечением животных;
- использовать средства защиты органов дыхания (маски);
- мыть руки после посещения мест массового скопления людей и перед приемом пищи;
- при первых признаках заболевания, обращаться за медицинской помощью в лечебные организации, не допускать самолечения;
- при обращении за медицинской помощью на территории Российской Федерации информировать медицинский персонал о времени и месте пребывания в КНР.
Историческая справка
Согласно мнению медиков и историков, в мире нет болезни, более смертоносной и безжалостной, чем чума. Рассказы о страшных болезнях, поражавших города и страны, есть в Библии, эпосе о Гильгамеше и других древнейших источниках. С VI по VIII века в мире свирепствовала «Юстинианова чума», названная по имени императора Византии, при котором болезнь достигла расцвета.
Первые достоверные упоминания о болезни, ее симптомах и последствиях относятся к XIV веку. Тогда распространению черной смерти подверглись многие провинции Китая, государства Малой и Средней Азии, Индия. Уже через 10 лет заболевание стало уносить жизни на Ближнем Востоке и на севере Африки. В 1348 году страшная беда пришла на юг Европы, а еще позднее достигла Руси.
Мор от чумы с завидной регулярностью прокатывался по миру, и люди были практически безоружны перед грозным врагом. Вплоть до конца позапрошлого века даже не был выявлен возбудитель заболевания. Обнаружить источник болезни – чумную палочку Yersinia pestis удалось в 1894 году французу А. Йерсену и японцу К. Сибасабуро. Справляться болезнью люди научились позже, и даже в двадцатом столетии чума приносила сметь и страдания на Дальнем Востоке и в Индии. Первые положительные результаты лечения чумы были достигнуты советскими медиками в середине XX века.
Виды вирусных инфекций
Чаще всего вирусные инфекции классифицируют согласно пораженным ими органам. Но встречаются и исключения – например, эпидемический паротит (свинку) классифицировать непросто.
Респираторные вирусы

В группу наиболее распространенных респираторных вирусов, охватывающих верхние дыхательные пути и передающихся воздушно-капельным путем, входят риновирусы, вирусы гриппа, парагриппа, аденовирусы и респираторно-синцитиальные вирусы. Только с вирусом гриппа ежегодно сталкиваются около 40 миллионов человек на нашей планете, а во время эпидемий и пандемий это число увеличивается во много раз.
Респираторные вирусы отличаются высокой контагиозностью – заразностью, способностью к быстрой мутации – изменению ДНК клеток, а также высоким круглогодичным фоном – вопреки представлениям многих заразиться респираторными вирусами можно в любое время года и даже в самую жаркую погоду.
Всем известный коронавирус тоже является респираторным, его предшественники были известны давно. В начале 2000-х в Китае уже наблюдались вспышки тяжелых острых респираторных синдромов SARS, а не так давно, в 2012 году, в Саудовской Аравии был обнаружен ближневосточный респираторный синдром, который часто приводил к летальному исходу и тоже относился к коронавирусам (MERS).
Как привычная всем простуда, так и коронавирус, вызывающий пандемию, особенно опасны для наименее защищенных групп – маленьких детей, людей, страдающих хроническими заболеваниями, и для пожилых.
Желудочно-кишечные инфекции
Наверное, каждый человек хотя бы раз в жизни встречался с острой кишечной инфекцией. Среди детей это заболевание особенно распространено. Кишечные инфекции входят в группу инфекционных заболеваний ЖКТ и проявляются общей интоксикацией организма, а также кишечным синдромом. Ротавирусы, норовирусы, астровирусы, аденовирусы – все эти вирусы способны нарушить функционирование желудочно-кишечного тракта как у детей, так и у взрослых. Как правило, основные симптомы инфекций ЖКТ – тошнота, рвота и диарея.
Особенно опасны желудочно-кишечные инфекции для детей раннего возраста. Незрелость иммунной системы малышей и особенности физиологии могут привести к быстрому и даже молниеносному течению заболевания, что нередко становится причиной развития осложнений. При подозрении на инфекции ЖКТ ребенка необходимо сразу же показать врачу-педиатру, который назначит лечение и расскажет о профилактике, чтобы уберечься от болезни в дальнейшем.
Инфекционные заболевания кожи и слизистых оболочек
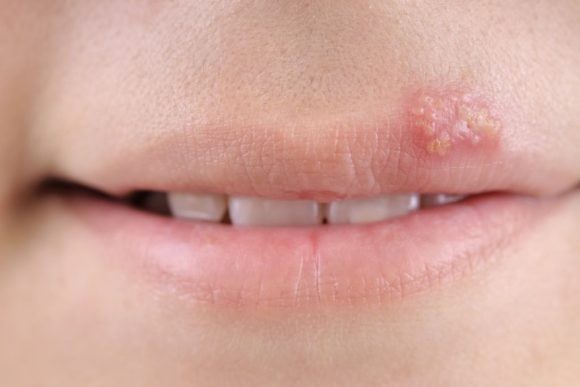
К инфекционным болезням кожи относится обширная группа поражений кожного покрова, вызываемая вирусами. Достаточно часто встречается герпесвирусная инфекция, которую вызывает вирус простого герпеса (ВПГ) первого и второго типа (ВПГ-1 и ВПГ-2). Типичный вариант заболевания дает о себе знать высыпаниями на коже и слизистых оболочках, а также появлением отеков и покраснений на месте локализации инфекции.
Раньше ученые считали, что ВПГ первого типа поражает только кожу и слизистые оболочки на верхней части туловища и приводит к широко распространенной «простуде» на губах, поражению кожи лица, рук и груди. ВПГ второго типа, как полагали исследователи, охватывает нижнюю часть тела и становится причиной появления высыпаний в области ягодиц, ног и половых органов. Сейчас уже доказано, что генитальный герпес вызывает также и ВПГ-1. По мнению специалистов, перенос вируса простого герпеса первого типа чаще всего осуществляется во время орогенитальных контактов. Также встречаются случаи, когда «простуду» на губах вызывает ВПГ-2.
К часто встречаемым инфекционным заболеваниям кожи также относится вирус папилломы человека (ВПЧ), который приводит к появлению папиллом и кондилом. Некоторые штаммы ВПЧ способны вызвать рак шейки матки, а также аногенитальный и орофарингеальный рак.
Инфекционные заболевания печени
Поражения печени при инфекциях могут быть обусловлены прямым гепатотропным действием, что происходит при вирусных гепатитах. К нарушению функций печени при гепатитах А, В, С, D и E приводит в том числе сдавливание печеночных протоков увеличенными лимфоузлами. Гепатиты передаются фекально-оральным, вертикальным и половым путями. Учитывая выраженную устойчивость возбудителей во внешней среде, это обеспечивает широкое распространение болезни.
Печень также могут поражать цитомегаловирус, вирусы Эпштейна-Барр, желтой лихорадки, простого герпеса, кори, ветряной оспы и краснухи, а также экховирус и коксавирус.
Эпидемиология чумы
Ведущую роль в сохранении возбудителя в природе играют грызуны, основные из них — сурки (тарбаганы), суслики, полёвки, песчанки, а также зайцеобразные (зайцы, пищухи). Основной резервуар и источник в антропургических очагах — серая и чёрная крысы, реже — домовые мыши, верблюды, собаки и кошки. Особую опасность представляет человек, больной лёгочной формой чумы. Среди животных основной распространитель (переносчик) чумы — блоха, которая может передавать возбудитель через 3–5 дней после заражения и сохраняет заразность до года. Механизмы передачи разнообразны:
- трансмиссивный — при укусе заражённой блохи;
- контактный — через повреждённую кожу и слизистые оболочки при снятии шкурок с больных животных; убое и разделке туш верблюда, зайца, а также крыс, тарбаганов, которых в некоторых странах употребляют в пищу; при соприкосновении с выделениями больного человека или с заражёнными им предметами;
- фекально-оральный — при употреблении в пищу недостаточно термически обработанного мяса инфицированных животных;
- аспирационный — от человека, больного лёгочными формами чумы.
Заболеваемости людей предшествуют эпизоотии среди грызунов. Сезонность заболевания зависит от климатической зоны и в странах с умеренным климатом регистрируется с мая по сентябрь. Восприимчивость человека абсолютна во всех возрастных группах и при любом механизме заражения. Больной бубонной формой чумы до вскрытия бубона не представляет опасности для окружающих, но при переходе её в септическую или лёгочную форму становится высокозаразным, выделяя возбудитель с мокротой, секретом бубона, мочой, испражнениями. Иммунитет нестойкий, описаны повторные случаи заболевания.
Природные очаги инфекции существуют на всех континентах, за исключением Австралии: в Азии, Афганистане, Монголии, Китае, Африке, Южной Америке, где ежегодно регистрируют около 2 тыс. заболевших. В России выделяют около 12 природно-очаговых зон: на Северном Кавказе, в Кабардино-Балкарии, Дагестане, Забайкалье, Туве, на Алтае, в Калмыкии, Сибири и Астраханской области. Специалисты противочумных учреждений и эпидемиологи следят за эпидемической обстановкой в этих регионах. За последние 30 лет групповые вспышки в стране зарегистрированы не были, а уровень заболеваемости оставался низким — 12–15 эпизодов в год. О каждом случае заболевания человека необходимо сообщать в территориальный центр Роспотребнадзора в виде экстренного извещения с последующим объявлением карантина. Международными правилами определён карантин длительностью 6 сут, обсервация контактных с чумой лиц составляет 9 дней.
В настоящее время чума включена в перечень заболеваний, возбудитель которого может быть использован как средство бактериологического оружия (биотерроризма). В лабораториях получены высоковирулентные штаммы, устойчивые к распространённым антибиотикам. В России существует сеть научно-практических учреждений по борьбе с инфекцией: противочумные институты в Саратове, Ростове, Ставрополе, Иркутске и противочумные станции в областях.
Признаки и симптомы
У человека, заразившегося чумой, по прошествии инкубационного периода от 1 до 7 дней обычно развивается острое лихорадочное состояние. Типичными симптомами являются внезапное повышение температуры, озноб, головная боль и ломота в теле, а также слабость, тошнота и рвота.
В зависимости от пути проникновения инфекции различаются две основные формы чумной инфекции: бубонная и легочная. Все формы чумы поддаются
лечению, если выявляются достаточно рано.
-
Бубонная чума является наиболее распространенной формой чумы в
мире, и возникает в результате укуса инфицированной блохи. Возбудитель чумы
бактерия Yersinia pestis проникает в организм человека в месте укуса и движется
по лимфатической системе до ближайшего лимфатического узла, где начинает
размножаться. Лимфатический узел воспаляется, набухает и создает болезненные
ощущения; такие лимфатические узлы и называют «бубонами». На более поздних
стадиях инфекции воспаленные лимфатические узлы могут превратиться в открытые
гнойные раны. Передача бубонной чумы от человека к человеку происходит редко. В
случае дальнейшего развития бубонной чумы инфекция может распространиться в
легкие, и возникает более тяжелая форма чумы, которая называется легочной. -
Легочная чума — наиболее вирулентная форма этого заболевания.
Инкубационный период может быть чрезвычайно коротким и составлять 24 часа. Любой больной легочной чумой человек может передавать инфекцию
окружающим воздушно-капельным путем. Без ранней диагностики и лечения легочная
чума заканчивается летальным исходом. Однако в случае своевременного
обнаружения и проведения терапии (в течение 24 часов после появления симптомов)
значительная доля пациентов излечивается от заболевания.
Что собой представляет чума крс?
Помимо коров чума крс, именуемая также как Pestis bovina, распространяется на коз и овец. Среди диких животных ей подвержены олени, антилопы, буйволы, верблюды и многие другие копытные. Данное заболевание имеет вирусную природу. Оно поражает слизистые оболочки пищеварительного тракта, кишечника, дыхательных путей, а также кожу. При этом пораженная область резко воспаляется и быстро подвергается некротическим процессам, на основе чего происходит заражение крови и смерть животного.
История
По международной классификации данная болезнь относится к группе А (особо опасные инфекционные заболевания). Стоит отметить, что известна она достаточно давно. Первые сведения о данном недуге встречаются еще в древнеримских письменных источниках, которые были созданы в I столетии нашей эры. Позднее, к началу IV века сильная эпидемия прослеживалась в странах Азии.
Наиболее масштабное распространение чумы рогатого скота в Европе припадает на XVIII век. Из Голландии, Германии и Англии она очень быстро распространилась на все Европейские страны. При этом колоссальный ущерб экономике, и сельскому хозяйству в частности, болезнь наносила почти два столетия. В 1841 году зараженные животные попали в Египет, откуда эпидемия быстро прошла по всем странам материка, уничтожая домашний скот.
С конца XIX века началась активная борьба с болезнью. В 1924 году ее смогли ликвидировать на всей территории Австралии. К 1928 году чума крупного рогатого скота была полностью побеждена в СССР. В 2011 году ООН всемирно заявили, что последние очаги данного недуга были найдены и уничтожены в странах Африки.
Чума в Африке
Возбудитель
Возбудителем болезни выступает особый вирус, который относится к числу парамиксавирусов и содержит собственную РНК. Разновидность, вызывающая чуму у крс, по своей специфике походит на вирус чумы у собак и возбудителя кори у людей. При попадании в кровь инфекция сразу же распространяется по кровотоку. При этом наибольшие скопления телец патогена прослеживаются в легких, лимфатических узлах и почках. Но, в конечном итоге он поражает все органы и ткани животного.
На негативные воздействия внешней среды инфекция реагирует по-разному. Наиболее губительными для нее выступают:
- прямые солнечные лучи. Убивают инфекцию в течение 1-5 часов;
- минусовые температуры. Инактивация вируса происходит в течение 30 дней;
- температура свыше 60 градусов. Убивает возбудителя за 15-20 минут;
- едкий натр. Достаточно 2-минутного воздействия;
- в навозе вирус остается активным одни сутки;
- при комнатной температуре способен жить более 5 дней.
Вирус чумы крупного рогатого скота
Чума крупного рогатого скота — острая заразная болезнь, характеризующаяся высокой лихорадкой, катарально-геморрагическим, крупозно-дифтеритическим воспалением слизистых оболочек.
Регистрируется в ряде стран Африки и Азии. Наносит огромный экономический ущерб. В зонах первичного поражения летальность может достигать 100 %. В нашей стране данное заболевание было ликвидировано к 1928 г.
В естественных условиях к вирусу наиболее восприимчивы крупный рогатый скот, зебу, буйволы, менее — овцы, козы, яки, верблюды, антилопы, газели, жирафы. Дикие жвачные животные болеют в легкой форме и, оставаясь вирусоносителями, способствуют распространению болезни. В Индии наблюдали заболевание свиней, вызванное этим вирусом.
Причины появления
Чума крупного рогатого скота распространяется на большую часть парнокопытных домашних и диких животных. Наиболее опасна для молодых особей, возрастом от одного года. Главным источником передачи вируса выступает инфицированное животное. В окружающую среду оно выделяет патогены вместе с:
- выделениями носовой полости;
- каловыми массами;
- мочой;
- кровью;
- молоком;
- слизью из конъюнктивы;
- выделениями из половых органов.
В окружающую среду выделяются патогены вместе с молоком
Как правило, во всех этих субстанциях вирус появляется на 3-8 день болезни. В слизистых выделениях половых органов даже после полного выздоровления инфекция сохраняется и может передаваться другим животным в течение 3 недель.
Путей передачи вируса здоровым животным достаточно много. Среди них основными выступают:
- Воздушный. Патоген по воздуху попадает в дыхательные пути коровы, после чего инфекция распространяется. Способствуют такой форме распространения скученное содержание и слабый иммунитет скота.
- Алиментарный (орально-фекальный). Частицы выделений больных животных, в которых находится вирус, попадают в корм и воду. При их поглощении проходит заражение. Особенно часто данный способ передачи болезни встречается в хозяйствах, в которых не соблюдаются санитарные нормы, отсутствует регулярная уборка помещений и периодическая дезинфекция.
- Механический. Источником распространения болезни в этом случае могут выступать туши павших от чумы животных. Этими телами питаются птицы и собаки и свиньи, которые при контакте с коровой передают ей инфекцию.
Вирус может также передаваться через одежду и инструмент обслуживающего персонала. Было выявлено, что кровососущие насекомые при поглощении крови в течение 15 минут, тоже могут быть носителями. Но случаев передачи патогена через клещей, слепней, москитов выявлено не было. Длительное время возбудитель может жить в коже, мясе, и рогах погибшего скота.
Выставление диагноза
Инкубационно инфекция развивается от 3 до 17 дней. Проникая в кровь, вирус разносится по всему организму, оседая в основном в лимфоузлах, костном мозге, дыхательных органах и желудке, одновременно блокируя иммунитет. Болезнь выявляют с учетом следующих свойств чумы: 1) поражения преимущественно КРС, 2) высокая контагиозность и летальность заболевания, 3) быстрое распространение. При осмотре заболевшего животного ветеринар делает выводы на основании клиники инфекции (высокая температура, возбуждение, язвенность слизистых, диарея, исхудание), осмотра трупа павшего животного и серологических экспертиз (выделение вируса в клетках, биопробы). На предмет заболевания исследуют кровь, лимфоузлы, части селезёнки. Материал хранят не более 6 часов в холоде.

Для постановки диагноза исследуют кровь, лимфоузлы и части селёзенки, взятые у животного
Способы диагностики чумы прописаны в нормативно-правовых актах Минсельхоза РФ. В зараженной ткани бактериологическими тестами оценивают наличие в ней связки «антиген – антитело», степень окисления материи, качество склеивания эритроцитов при объединении их с иммунной сывороткой. Диагноз выставляют на основе имунноферментного анализа, ПЦР-диагностики и других бактериологических тестов. Иногда патматериалом заражают вакцинированных и непривитых детенышей крупного рогатого скота. Если в материале есть возбудитель, невакцинированный скот погибает через 7-12 дней. Когда проводят вирусологическое исследование, то полученная из зараженных тканей суспензия и кровь становится основой для инфицирования ткани почек новорождённого теленка для обнаружения вируса. По результатам изучения биологического материала на предмет содержания в них антигенов и антител диагноз выставляют через 1-3 суток; если необходимо идентифицировать вирус и поставить биопробу, подтверждающую специфику инфекции, то специалистам требуется 15-30 дней.

Корова, больная пастереллёзом
Вирус необходимо разграничивать со схожими заболеваниями.
| Название заболевания | Клиническая картина |
| Злокачественная катаральная горячка | Невысокая контагиозность, заболеваемость обычна для местности, диффузный кератит и фибринозный ирит глаз, более длительное течение. |
| Ящур | Более выраженная контагиозность болезни, характерный афтозный процесс (нет узелков) рта, вымени, венчика, в основном доброкачественное течение болезни, когда пораженные участки заживают через 7-8 дней. |
| Вирусная диарея | Медленное развитие заболевания, легкость течения, низкая летальность. |
| Пастереллез | Сслизистая оболочка рта остается без изменений, специфических для чумы, пастереллы диагностируются бактериологическим исследованием. |
| Эймериоз и кровепаразитарные болезни | Иная клиническая картина, диагностируется микроскопическим исследованием кала и крови больных животных. |


































